“如果这次再治不好,我就放弃了”,七年来,全叔饱受腹泻困扰却屡次寻医未果,抱着最后的希望来到中山大学附属第六医院。最终,该院胃外科准确找到病灶并成功处理了这例罕见的胃空肠结肠瘘,让全叔重获新生,重返健康生活!
七年寻医不知病因,花甲老人日渐消瘦
10年前,来自潮汕的全叔因十二指肠溃疡并狭窄在当地做了胃大部分切除术,术后恢复得不错,能吃能喝。然而,术后第3年开始,全叔出现腹泻伴逐渐消瘦,这可把全叔吓坏了,以为自己又得了不治之症,但在当地医院做了一系列检查也没发现任何肿瘤,按照胃大切术后倾倒综合征治疗也无明显的效果,严重的时候吃啥拉啥!7年来全叔反复住院10次,期间甚至进行了自身免疫性疾病的相关检查和处理,但腹泻的症状逐渐加重,人虚弱得连迈腿、走路都困难。
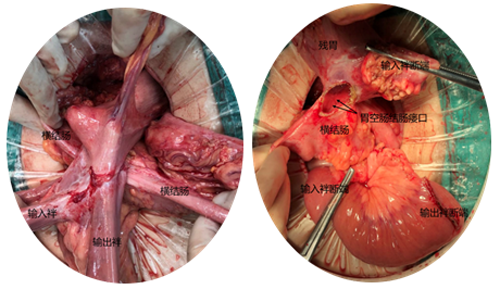
辗转多家医院都未能确诊,濒临绝望之际,全叔和家人慕名前往中山大学附属第六医院。“会不会是术后内疝及肠系膜上静脉血栓形成导致小肠功能障碍及腹泻?”胃外科王华摄接诊后结合以往检查结果,指出问题的关键。为进一步确诊,通过对患者上消化道造影检查和腹部血管CT重建后,发现造影剂直接从胃流入横结肠,而肠系膜上静脉扭转近乎闭塞。这次,终于找到了全叔的病根——胃空肠结肠瘘合并腹内疝!

多学科团队强联手,患者重获健康
长期的胃空肠结肠瘘导致全叔出现严重的营养不良,胃外科邀请消化内科、放射诊断科、介入科、营养科等多学科病例讨论后,决定先营养支持养一养全叔的身体,再行手术。在消化内镜中心的帮助下将鼻肠管经鼻胃放到小肠进行肠内营养,同时通过静脉进行肠外营养。经过10天的肠内肠外联合营养后,全叔的营养状态得到了一定改善,体重也增加了5斤。
在胃外科彭俊生教授、练磊主任医师的指导下,王华摄团队主刀为患者进行了剖腹探查。二次手术的复杂性医生们都有心理准备,但腹腔粘连的严重程度还是让在场的人都深深皱了皱眉:腹壁、肝、胃、胰腺、结肠及胃空肠吻合口都粘连成了一块!经过了1个多小时的细心分离粘连,终于将内疝的小肠进行了复位,并显露病根所在——胃大切结肠前毕II式吻合后胃空肠结肠瘘形成。因为涉及胃、小肠及结肠,手术迎来最艰难的时刻,手术团队对原来过大的残胃进行了部分切除,切除胃空肠吻合口并尽可能多地保留小肠,精准的对结肠瘘口进行局部切除,然后将原来的毕II消化道重建改为RY消化道重建,减少发生返流性胃炎的可能。同时仔细修补了肠系膜间隙避免术后内疝的再次发生。
术后第2天,全叔就能下地活动并进食流质,术后第3天进食半流,术后第8天康复出院。出院前全叔还偷偷透露:在心里,中山六院是我治疗的最后一站了,是抱着最后的希望!幸运的是我选择对了!
罕见疾病有征兆,多重方法下诊断
“胃空肠结肠瘘的病例非常少”,王华摄介绍,它主要发生于胃大部切除术后,残胃空肠吻合口与结肠之间异常相通,是吻合口溃疡慢性穿透至横结肠所致的内瘘,其发病率在0.3-0.4%。典型的临床表现包括腹痛、呕吐粪便气味物、腹泻、消瘦、贫血、低蛋白血症等。
目前,主要的诊断方法有消化道造影、内镜或CT扫描,消化道造影是最灵敏的检查手段。内镜检查可更直观显示瘘口位置及大小,但瘘口较小时会被肠壁皱褶藏匿,不易发现。治疗方法则包括内镜下封堵和手术切除瘘口并重建消化道,在国内,内镜下治疗尚未充分开展,积极的手术治疗依然是目前的首选。



